
خدمات بخش بیماران بین الملل (IPD)
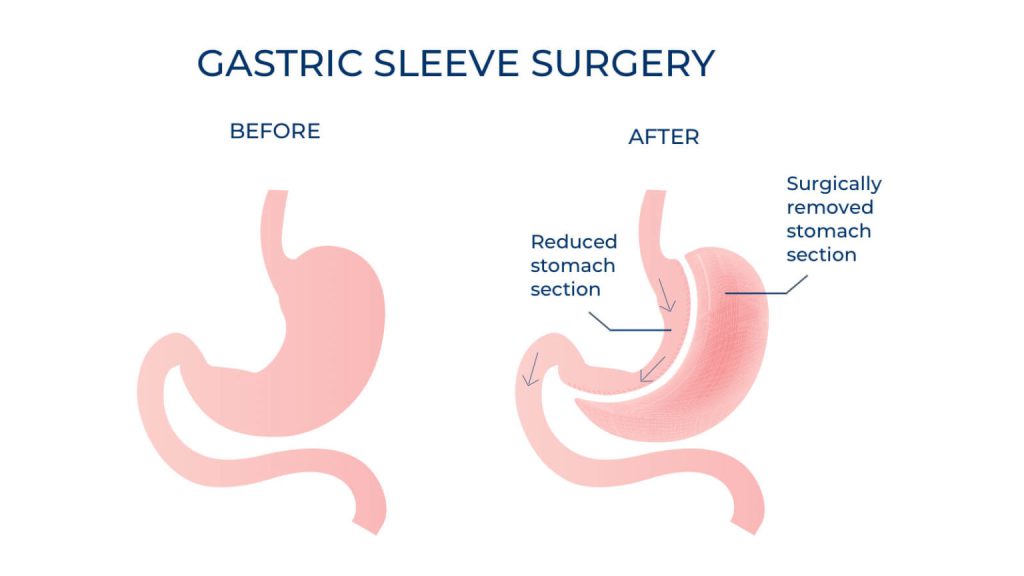
جراحی اسلیو معده نوعی عمل جراحی کوچک کردن معده است که در آن ۲۰ تا ۳۰ درصد از معده اولیه باقی مانده و تقریبا۷۰ تا ۸۰ درصد از حجم معده در افرادی که دارای اضافه وزن شدید یا چاقی مفرط هستند برداشته میشود. هدف از این عمل کاهش حجم معده و غذای دریافتی و یا کاهش میزان جذب مواد غذایی با دور زدن دستگاه گوارش با حذف بخشی از آن است. معمولا بیماران پس از عمل اسلیو بین ۵۰ تا ۷۰ درصد از وزن خود را از دست می دهند.
اصلی ترین شرط انجام جراحی اسلیو معده، داشتن شاخص توده بدنی یا BMI توصیه شده است. همانطور که گفته شد BMI بالای ۴۰ افراد را واجد شرایط عمل کوچک کردن معده می کند. این یعنی ما به جای اینکه بگوییم دقیقا وزن مناسب برای عمل اسلیو معده چیست تاکیدمان بر روی شاخص توده بدنی مناسب برای عمل است.
مزایای عمل جراحی اسلیو معده چیست؟
- کاهش وزن
- کاهش اشتها و احساس گرسنگی
- حداقل تهاجم و عوارض
- افراد را درگیر محدودیت های سفت و سخت تغذیه ای نمی کند
- کمترین جای زخم
- طول دوره نقاهت کوتاه
- سریع ترین و سالم ترین روند کاهش وزن
- درمان بیماری های مرتبط با چاقی
شرایط عمل کوچک کردن معده
برای آنکه شخص کاندید عمل جراحی اسلیو باشد باید شرایط لازم برای این عمل شامل موارد زیر را دارا باشد:
- داشتن شاخص توده بدنی برابر یا بالای ۴۰
- داشتن شاخص توده بدنی بالای ۳۵ به شرط ابتلاء به بیماری های مرتبط با چاقی
- داشتن سلامتی عمومی مناسب
- عدم کاهش وزن با امتحان کردن سایر روش های لاغری
- تایید جراح لاغری مبنی بر واجد شرایط بودن شخص برای عمل
مراحل انجام عمل اسلیو چیست؟
عمل تحت بیهوشی عمومی و با روش جراحی لاپاراسکوپی صورت میگیرد. این روش ایمن ترین و کم عارضه ترین روش جراحی است و کاملا با عمل معده باز متفاوت است.
این عمل، در بیمارستان انجام میشود و بسته به روند بهبودی بیمار، ممکن است شخص یک یا دو شب در بیمارستان بماند. ویژگی انجام عمل اسلیو، بستگی به وضعیت فردی و نحوه عملکرد بیمار یا پزشک دارد. این عمل به روش لاپاروسکوپی انجام میشود که جراح ۲ تا ۵ برش کوچک روی شکم بیمار ایجاد می کند و لاپاراسکوپ و دیگر ابزار جراحی از طریق این سوراخ ها وارد شکم و معده بیمار می شوند. لاپاراسکوپ لوله ی باریکی است که دارای چراغ و دوربین است و از بیرون به یک مانیتور در اتاق جراحی متصل می باشد. این وسیله عکس هایی از درون معده می گیرد و به مانیتور منتقل می کند تا جراح بتواند از روند عمل آگاهی کسب کند.
سپس قسمت زیادی از معده برداشته می شود و قسمت باقی مانده با منگنه های جراحی بسته می شود. معده باقی مانده به شکل آستینی باریک می باشد و حجم غذای بسیار کمتری را در خود جای می دهد. جراح سپس لاپاراسکوپ و ابزار جراحی را خارج می کند و برش های روی شکم را بخیه می زند
تمامی این مراحل کمتر از ۲ ساعت انجام می شود. یعنی مدت زمان عمل اسلیو معده کمتر از ۲ ساعت است و به صورت دقیق تر بین۳۰ دقیقه تا نهایتا ۲ ساعت در شرایط پیچیده است.
نوعی دیگری از عمل های لاغری که به روش لاپاراسکوپی انجام می شود عمل بای پس معده است. که به منظور کاهش وزن موثر در افرادی که شاخص توده بدنی یا BMI آن ها ۴۰ یا بالاتر از آن باشد انجام می شود.
طی این عمل یک جراح لاغری مسیر عبور مواد غذایی از مری به روده را تغییر داده و کوتاه می کند. به همین دلیل به این روش بای پس (میانبر) گفته می شود. در واقع جراح کاری می کند حجم معده کاهش یابد و غذای خورده شده بدون اینکه تمام حجم معده را اشغال یا طی کند وارد روده شود. این عمل نه تنها باعث سیری زودرس می شود بلکه اغلب مواد غذایی اضافی خورده شده مستقیما وارد روده شده و آماده دفع شوند.
چه کسانی می توانند عمل بای پس معده انجام دهند؟
این عمل برای افرادی که شرایط زیر را داشته باشد انجام می شود:
- شاخص توده بدنی آن ها بزرگتر یا مساوی با ۴۰ باشد
- شاخص توده بدنی بزرگتر یا مساوی با ۳۵ دارند اما حداقل دو بیماری مرتبط با چاقی دارند مانند دیابت نوع ۲، فشار خون بالا یا بیماری قلبی
- کسانی که با رژیم و ورزش نمی توانند به وزن مناسب برسند.
.
.
عمل بای پس معده چگونه انجام داده می شود؟
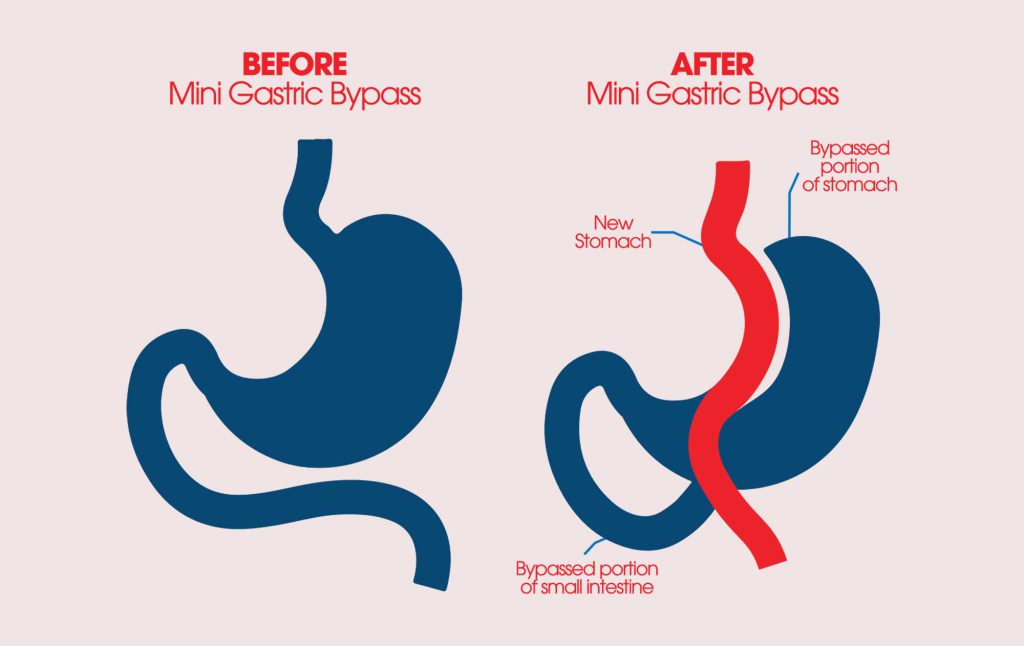
هدف اصلی این عمل کاهش میزان غذا و کالری دریافتی بدون وارد شدن لطمه به جذب مواد مغذی مورد نیاز بدن است. در این روش معده به فاصله کمی از دریچه کاردیا که محل اتصال معده به مری است به دو بخش تقسیم می شود.
معده به دو بخش کوچک و بزرگ تقسیم می شود. این کار با استاپلر یا منگنه های خاصی انجام می شود که همزمان کار برش و بخیه بافت را انجام می دهند. اکنون بیمار دو معده دارد. یک معده بسیار کوچک که شبیه به یک کیسه است و به مری وصل است و یک معده دیگر که بزرگ است و به دوازدهه متصل است. اکنون دیگر هیچ غذایی وارد معده بزرگ نمی شود زیرا به مری راه ندارد و غذا فقط وارد معده کوچک می شود. در این حالت بخش بزرگ معده را دور می زنیم یا به اصطلاح بای پس می کنیم.
دوره نقاهت بعد از عمل
در بیمارستان پس از جراحی بای پس معده، تیم جراحی علائم حیاتی بیمار را به دقت بررسی می کند و به کنترل علائم رایج پس از جراحی مانند درد، تهوع و استفراغ کمک می کند.
در صبح روز دوم پس از جراحی، بیمار شروع به نوشیدن مقادیر کم، اما مکرر مایعات صاف شده خواهد کرد. اگر مایعات صاف شده را تحمل کند، ممکن است بتواند تا زمان ناهار از مایعات کامل استفاده کند.
لازم است در همان روز اول با کمک پرستار، حرکت دادن به پاها را شروع نماید. همچنین لازم است در اولین فرصت شروع به قدم زدن و راه رفتن در اتاق نماید. این کار اگرچه در روزهای اول می تواند دردناک و اذیت کننده باشد، ولی باعث افزایش گردش خون شده و میزان بروز لختههای خون را به شدت کم می کند.
فواید، مزایا و جنبه های مثبت عمل بای پس معده چیست؟
- کاهش وزن قابل توجه
- مقدار غذای قابل مصرف را محدود می کند
- تغییرات مطلوبی در هورمون های روده ایجاد می کند که باعث کاهش اشتها و افزایش سیری می شود
- میزان بازگشت وزن پس از این عمل بسیار کم است
- قابل برگشت است
- موجب بهبود بیماری دیابت می شود
- به درمان بیماری های مرتبط با چاقی کمک می کند.
بیماری عروق محیطی بر روی شریان های محیطی تاثیر می گذارد، به این صورت که موجب ضخیم و سفت شدن شریان خونی شده و انعطاف پذیری عروق را از بین می برد و جریان خون را محدود می کند. بیماری عروق محیطی می تواند از بزرگترین تا کوچکترین شریان های محیطی را تحت تاثیر قرار دهد.
آنژیو گرافی عروق محیطی روشی جهت بررسی تنگی ها،گرفتگی ها و مشکلات است که برای عروق پا، دست ها، لگن و … استفاده می شود. در حین انجام این روش می توان در صورت گرفتگی از بالون یا استنت برای باز شدن عروق استفاده کرد و در صورتی که تنگی شدید باشد، ممکن است نیاز به جراحی باشد. بیماری عروق محیطی نوعی از نارسایی شریانی است به این معنی که گردش خون از طریق شریان ها کاهش می یابد.
.

.
روش انجام آنژیوپلاستی عروق محیطی
برای آنژیوپلاستی عروق محیطی از بالون برای باز کردن شریان مسدود شده از داخل استفاده می شود. استنت نوعی لوله سیمی کوچک می باشد که بعد از آنژیوپلاستی در شریان قرار خواهند گرفت تا رگ مسدود شده را باز کنند. روش آنژیوپلاستی جز درمان های کم تهاجمی میباشد که تحت بی حسی وضعی انجام می شود. کاتتر در دست یا کشاله ران وارد می شود. و بوسیله تجهیزات تصویری و پرتونگاری کاتتر به شریان محیطی تحت درمان وارد می شود. در سر کاتتر بالونی باد نشده قرار دارد که بعد از ورود به محل گرفتگی از بیرون باد می شود و پلاک یا انسداد چربی بر روی شریان باریک محیطی را فشرده کرده و قطر شریان را افزایش می دهد. سپس بالون منحرف شده و برداشته خواهد شد. خون از طریق شریان محیطی جریان یافته افزایش پیدا خواهد کرد و خون لازم برای قلب را تامین می کند. در صورتی که طول زیادی از سرخرگ دچار تنگی شده باشد انجام جراحی ضروری خواهد بود.
کاربرد آنژیوگرافی محیطی :
- رفع انسداد شریان ها یا بیماری عروق محیطی (PDA)
- بررسی وضعیت عروق کلیه
- رفع مشکلات در آئورت و رگ های جدا شده از آن
- رفع ناهنجاری های عروقی
- رفع ترومبوز وریدی (DVT) یا اخته شدن خون در عروق
- رفع لخته شدن خون در عروق ریه (آمبولی ریه)
آنژیوپلاستی یک روش درمانی است که برای باز کردن سرخرگهای مسدود شده قلب استفاده میشود. در این روش، یک بالن کوچک را به صورت موقتی در محلی که رگ شما دچار گرفتگی شده است، قرار داده و آن را باد میکنند تا به باز شدن سرخرگ کمک کند. آنژیوپلاستی غالباً همراه با قرار دادن دائمی یک لوله سیمی توری به نام استنت در داخل سرخرگ است تا به صورت حائل، سرخرگ را باز نگه دارد و از تنگ شدن و انسداد مجدد آن جلوگیری کنند. بعضی از استنتها با داروهای خاصی پوشش داده شدند تا بهتر بتوانند سرخرگ را باز نگه دارند (استنتهای آغشته به دارو)، اما نوع دیگر استنتها بدون پوشش هستند (استنتهای فلزی لخت). آنژیوپلاستی میتواند در بهبود علائم گرفتگی سرخرگها، از جمله درد قفسه سینه و تنگی نفس مؤثر باشد. همچنین از روش آنژیوپلاستی میتوان در زمان وقوع حملههای قلبی برای باز کردن سریع سرخرگ مسدود شده و کاهش میزان آسیب وارد بر قلب، استفاده کرد.
آنژیوپلاستی توسط فوق تخصص قلب و عروق و تیمی از تکنسین ها و پرستاران ویژه قلب و عروق در اتاقی به نام بخش آنژیوگرافی و کاتتریسم قلب انجام می گیرد. عمل جایگذاری استنت برخلاف عمل جراحی بایپس سرخرگ کرونر، یک روش با حداقل تهاجم به شمار میرود، زیرا به هیچ بریدگی و جراحتی نیاز ندارد. این عمل غالباً با بی حسی موضعی یا بیهوشی خفیف انجام میشوند و معمولاً حدود یک ساعت طول میکشد، اما اگر برای جایگذاری چند استنت انجام گیرد، ممکن است مدت زمان بیشتری طول بکشد. بیمارانی که عمل جایگذاری استنت را انجام میدهند، در مقایسه با بیمارانی که جراحی بایپس سرخرگ کرونر انجام میدهند، درد و ناراحتی بسیار کمتر و زمان بهبود بسیار کوتاهتری دارند.
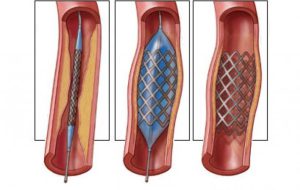
نحوه عملکرد بالن قلب چگونه است؟
۱- پزشک ناحیه مورد نظر در کشاله ران و یا مچ دست را بی حس نموده و لولهای کوچک را به درون سرخرگ هدایت میکند. درد ناشی از این کار بیشتر از گرفتن خون در آزمایشگاه نیست.
۲- لوله پلاستیکی نازک (کاتتر) به درون سیستم سرخرگی هدایت میگردد تا به سیستم سرخرگ کرونر برسد.
۳- پزشک کاتتر را با مشاهده در صفحهای خاص و با کمک اشعه ایکس داخل سرخرگ جابجا مینماید و بعد یک سیم خیلی نازک به درون محل مسدود شده رانده میشود. روی این سیم، کاتتر با بالنی نازک قرار دارد.
۴- بالن متسع میگردد و پلاکها را به کناره سرخرگ میفرستد تا سرخرگ گشوده شود و خون به آسانی جریان یابد.
۵- در بعضی اشخاص در صورت نیاز فنری از جنس استیل تحت عنوان استنت که بر روی یک بالن قرار دارد به درون ناحیه مسدود هدایت میشود.
۶- با متسع نمودن بالن، استنت در برابر دیوارههای سرخرگ بزرگ خواهد شد و به باز بودن سرخرگها کمک مینماید.
۷- بالن و کاتتر خارج میشود و حالا سرخرگ باز شده و قلب خون مورد نیاز را به خوبی دریافت مینماید.
مزایای آنژیوپلاستی چیست؟
- برعکس جراحی قلب، بالن زدن به برش وسیع نیاز ندارد. بنابراین بیمار مدت کمتری بستری میماند. پس از آنژیوپلاستی تنها ۱ الی ۲ روز بستری شدن در بیمارستان کافیست.
- در بالن زدن قلب از بیحسی موضعی استفاده میگردد. پس از آن حداکثر طی ۱۰ روز، فرد میتواند به محل کار خود برگردد.
- در آنژیوپلاستی همچون جراحی قلب باز، احتمال گرفتگی دوباره وجود دارد. در حال حاضر با استفاده از استنت دارویی، اندازه تنگی مجدد رگ کمتر از ۱% شده است. بنابراین در شرایط خاص جهت کم کردن احتمال تنگی مجدد، از استنت دارویی توصیه میگردد.
پزشک معالج میتواند با توجه به منافع آنژیوپلاستی، نوع رگ مسدود شده، اندازه گرفتگی و ناحیه درگیری رگ، درباره نوع درمان تصمیم بگیرد.
.
آنژیوگرافی عروق کرونر
آنژیوگرافی قلب یک تست تهاجمی است که برای مشاهده رگ های قلب و تشخیص تنگی ها و بیماری های مربوط به عروق کرونر قلب و همچنین بررسی حفرات قلب وعروق اصلی مرتبط با قلب انجام می شود.
در این روش از دستگاه آنژیوگرافی برای بررسی عروق کرونر و مشاهده میزان گرفتگی و تنگی این رگ ها استفاده می شود.
اگر در مسیر این رگها (عروق کرونری) چربی های رسوب کند و باعث تنگ شدن رگهای کرونری شود، جریان خون به سمت قلب کاهش پیدا می کند که برای سلامتی مضر می باشد.
آنژیوگرافی در اصل تزریق ماده حاجب داخل رگها و حفرات قلب و تصویریرداری همزمان با اشعه ایکس است تا تصویری از همان رگ یا حفره در تصاویر آنژیوگرافی ایجاد شود. به این ترتیب اگر تنگی یا انسدادی در مسیر رگ یا حفرات قلب باشد، ماده حاجب به آن نواحی نخواهد رسید و لذا تصویری از این مناطق هم ایجاد نخواهد شد.
برای انجام آنژیوگرافی از یکی از رگ های محیطی در دسترس مانند شریان کشاله ران “فمورال” یا شریان مچ دست “رادیال” استفاده می شود. از طریق این رگ لوله های بلند و توخالی که اصطلاحا “کاتتر” (Catheter) نامیده می شوند، به سمت قلب هدایت شده و بقیه کارهای آنژیوگرافی از طریق این کاتترها انجام می شود.
آنژیوگرافی و کاتتریسم یک پروسیجر تشخیصی است که برای تشخیص بیماری ها استفاده می شود. بعد از تشخیص بیماری قلبی برای درمان آنها براساس شدت و نوع بیماری قلبی، می توان از جراحی قلب، درمان دارویی یا درمان به وسیله اقدامات اینترونشن استفاده کرد. اگر انتخاب پزشک و بیمار برای درمان روش های اینترونشن باشد، روش کار درمان بیماری قلبی تقریبا شبیه به آنژیوگرافی است و از آن می توان برای درمان بیماری های قلبی هم استفاده کرد.
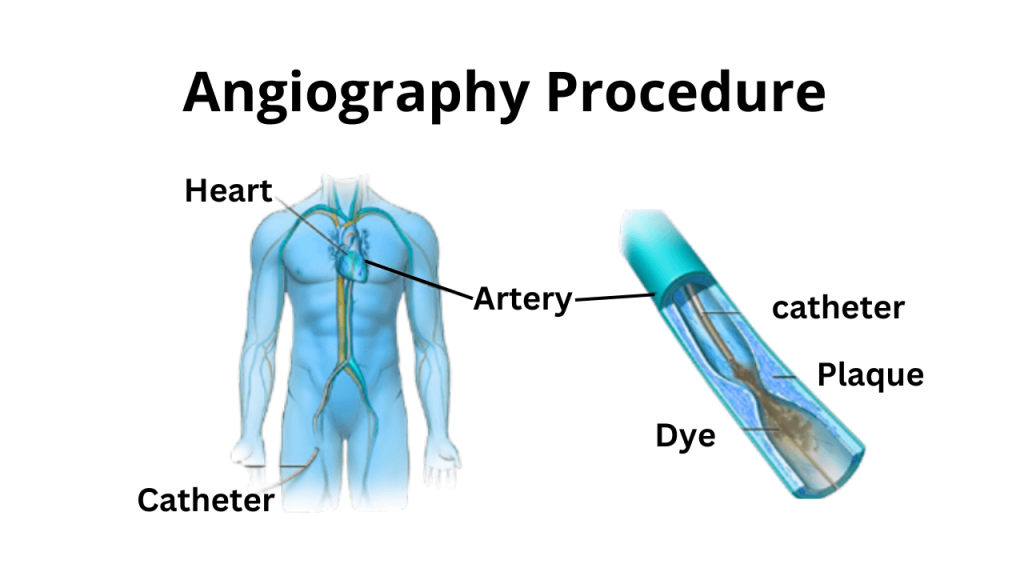
آنژیوگرافی چگونه انجام می شود؟
پس از ورود به اتاق کت لب، روی یک تخت مخصوص دراز خواهید کشید. مانیتور قلب ضربان قلب شما را در طول آزمایش ثبت می کند. پوست مچ دست و یا دو طرف کشاله ران شما با یک ماده ی ضد عفونی کننده تمیز می شود و شما با پارچه های استریل پوشانده می شوید.پزشک مقدار کمی ماده بی حس کننده موضعی را در اطراف محل (مچ دست یا کشاله ران) تزریق می کند تا ناحیه را بی حس کند و سپس یک کاتتر کوچک را از طریق پوست وارد رگ خونی می کند. کاتتر را از طریق اشعه ایکس پویا که به یک مانیتور تلویزیون منتقل می شود، تماشا می کند.
شما نمی توانید کاتتر را در قلب احساس کنید؛ زیرا اعصاب کافی در رگ های خونی وجود ندارد. هنگامی که کاتتر در جای خود قرار گرفت، مقدار کمی کنتراست (رنگ حساس به اشعه ایکس) از طریق آن تزریق می شود.
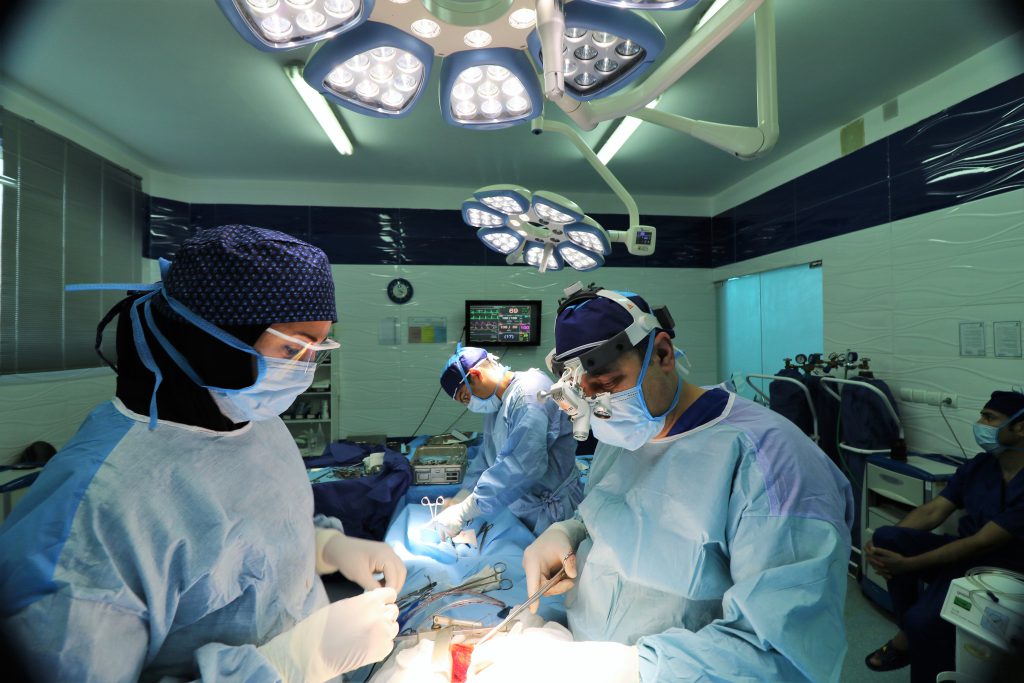
کسانی که دارای مشکلات قلبی هستند و این مشکلات با درمان های غیرجراحی رفع نمی شود کاندیدای این عمل هستند. بیماریهای قلبی از جمله نارساییهای مادرزادی قلبی، آنوریسم قلبی، بیماریهای تنگی عروق کرونری که به درمانهای اولیه جواب ندهند از طریق عمل قلب باز درمان میشوند، این عمل با برش در قفسه سینه و در بیمارستان زیر نظر متخصص قلب و عروق انجام میشود.
جراحی قلب باز در موارد زیر انجام می شود:
- برطرف کردن نقص هایی که در عملکرد قلب به وجود آمده است
- تعویض دریچه های قلب که دچار مشکل شده اند
- آنژیو پلاستی (بازکردن عروق قلب)
- پیوند قلب
- جراحی بای پس
- ترمیم نقص مادرزادی قلبی در نوزادان
- برطرف کردن انسداد شریان های منتهی به قلب
.
.
نحوه انجام عمل قلب باز
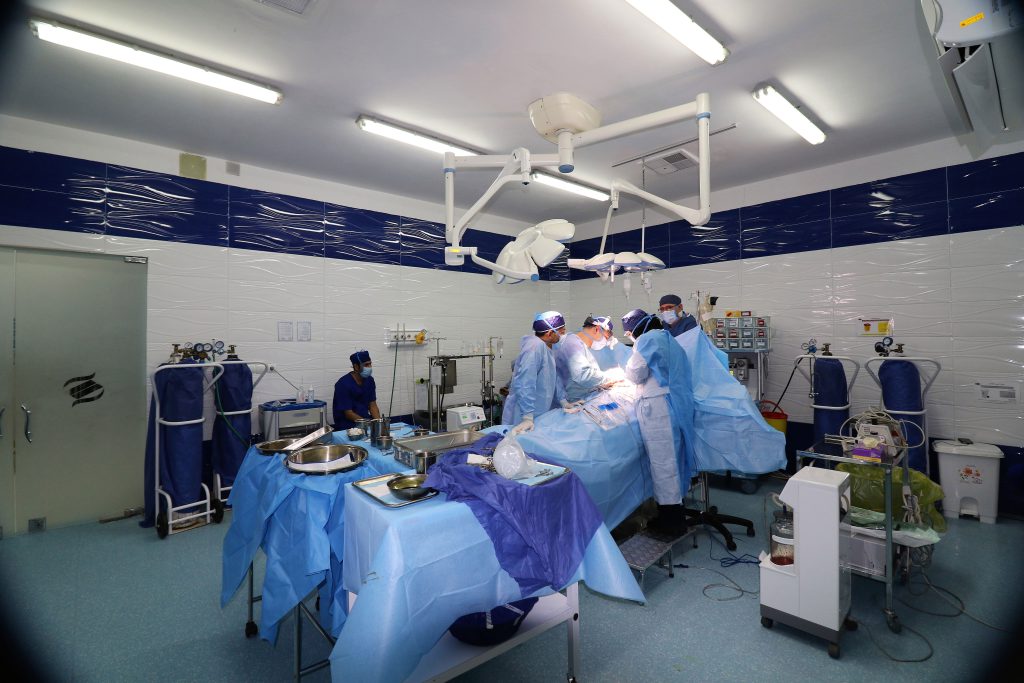
بعد از انجام معاینات و پذیرش در بیمارستان، بیمار به اتاق عمل منتقل میشود. به بیمار داروی بیهوشی داده میشود. این دارو با توجه به تشخیص متخصص بیهوشی و توان بدنی بیمار تجویز میشود. مدت زمان این عمل حدود ۶ ساعت است.
در ابتدا برشی به طول حدودی ۲۵ سانتیمتر بر روی قفسه سینه ایجاد میشود. در این مرحله تمام استخوانها در محل برش جدا شده تا قلب بیمار نمایان شود. بعد از نمایان شدن قلب و ایجاد دسترسی با توجه به عمل مورد نیاز، بایپس یا تعویض دریچه انجام میشود. در مرحله بعدی برای انجام عمل با تشخیص پزشک، خونرسانی به بدن یا توسط قلب انجام میشود و یا این فرآیند با دستگاه قلبی ریوی انجام میگیرد. بعد از عمل قلب، استخوانها با سیم مخصوص بسته میشوند و برش پوست دوخته میشود. برای افرادی که در معرض خطر قرار دارند و یا مسن هستند، برای بستن استخوانهای سینه از صفحات تیتانیومی کوچک برای اتصال استفاده میشود.
بعد از انجام عمل جراحی قلب باز، بیمار به اتاق آی سی یو انتقال پیدا میکند. در این زمان 2 یا 3 لوله در قفسه سینه برای تخلیه مایعات قرار میگیرد. سرم وریدی برای تزریق مایعات به بازو متصل است و برای تخلیه ادرار یک کاتتر نازک وارد مثانه بیمار شده است. بیمار در بخش ICU به دستگاه متصل است و علائم حیاتی بیمار به صورت مداوم بررسی میگردد. در صورت نیاز پرستاران خدمات لازم به بیمار را ارائه میدهند.
.
مراقبت های بعد از عمل جراحی قلب باز
پس از انجام عمل جراحی قلب باز بیمار احساس بهتری خواهد داشت و امکان دارد بین ۱۰ تا ۱۵ سال هیچ گونه مشکل قلبی برای وی پیش نیاید. اما در طولانی مدت ممکن تعداد دیگری از رگ ها دچار گرفتگی شوند و نیاز به عمل مجدد باشد
اگرچه عمل جراحی بای پس، خون رسانی به قلب را بهبود می بخشد، اما بیماری های زمینه ای عروق کرونر را درمان نمی کند. نتایج اثربخش درمان، زمانی دوام خواهند داشت که شما مواردی همچون: مصرف منظم داروها برای جلوگیری از لخته شدن خون را رعایت کرده و فشارخون، کلسترول و دیابت خود را کنترل نمایید. سبک زندگی سالم، در پایداری نتایج درمان بسیار مؤثر است، ازجمله رعایت موارد زیر:
- ترک سیگار
- پیروی از یک رژیم غذایی سالم
- داشتن وزن متعادل
- انجام تمرینات ورزشی به طور منظم
- مدیریت استرس
علاوه بر تغییر در شیوه زندگی، در اغلب موارد یک برنامه بازتوانی قلب توسط پزشک برای بیمار توصیه می گردد. توان بخشی قلبی، یک برنامه درمانی است که شامل تمرینات و آموزش های خاص می شود. این برنامه برای هر فردی بر اساس شرایطش به صورت خاص طراحی می شود، تا عملکرد قلبی او بهبود یابد. از برنامه بازتوانی قلبی پس از حمله های قلبی یا سایر جراحی های قلبی استفاده می شود تا به ارتقاء شرایط بیمار کمک شود. اغلب بازتوانی قلبی از زمانی که شما هنوز در بیمارستان هستید، آغاز می شود. این برنامه تحت نظارت پزشک ادامه خواهد داشت تا زمانی که شما بتوانید پس از بازگشت به منزل به راحتی آن را دنبال نمایید.
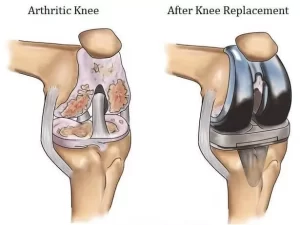
موثر نبودن درمان های غیرجراحی مانند فیزیوتراپی، ورزش های مخصوص و داروهای خوراکی و همچنین از بین رفتن غضروف، ساییدگی مفصل و التهاب علت اصلی تعویض مفصل زانو می باشد. پزشک متخصص ارتوپد با انجام عمل جراحی و استفاده از پروتزهای مصنوعی مخصوص به بهبود وضعیت بیمار کمک کرده و پس از گذشت دوره ی نقاهت درد زانو به طور کامل از بین خواهد رفت.
مواردی که باعث از بین رفتن غضروف و ساییدگی استخوان ها می شود؟
- ضربه و آسیب به زانو: مفصل زانو اغلب در اثر حوادث غیر مترقبه مانند تصادفات رانندگی دچار آسیب می شود.
- روماتیسم مفصلی: بیماری خود ایمنی است که در آن سیستم ایمنی فرد به بافت پوششی مفاصل حمله کرده و باعث التهاب آن می شوند.
- آرتروز: از بین رفتن غضروف سبب ساییدگی استخوان ها با یکدیگر شده و التهاب و درد شدیدی را به همراه دارد.
- پوکی استخوان: با افزایش سن، شانس شکستگی و التهاب استخوان ها افزایش یافته و در برخی موارد سبب از بین رفتن مفصل زانو می شود.
.
.
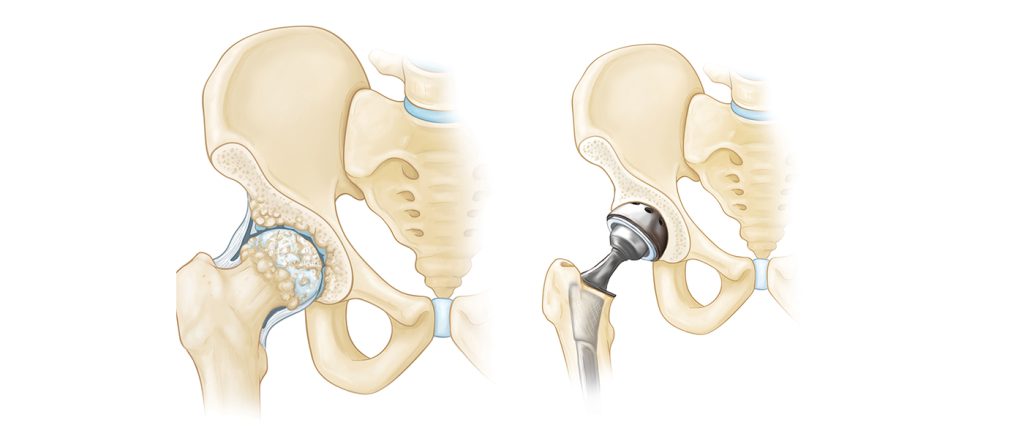
چگونگی انجام جراحی تعویض مفصل زانو
پس از بیهوشی عمومی و یا بیحسی کمری بیمار، پزشک برشی را در مفصل زانو ایجاد می کند و به برداشتن مینیسک ها، قسمت های آسیب دیده و استخوان های اضافی داخل مفصل می پردازد. سطوح آسیب دیده به اندازه مناسب و شکل مناسب تراشیده می شوند. سپس جراح اندازه گیری درستی از مفاصل زانو را انجام می دهد تا بتواند پروتز با سایز مناب هر فرد را انتخاب نماید. پس از جایگذاری پروتزکه معمولا با سیمان ارتوپدی فیکس می شود پزشک اقدام به بستن پوست و بخیه می کند.
تعویض مفصل زانو برای چه افرادی پیشنهاد می شود؟
تعویض مفصل بخصوص مفاصل زانو و لگن از موفقیت آمیزترین اعمال جراحی است. پزشکان ارتوپد در مراحل اولیه، درمان های غیر جراحی مانند فیزوتراپی و دارویی را آغاز می کنند. در برخی از افراد درمان های اولیه تاثیری نداشته و عملکرد طبیعی زانو باز نمی گردد. همچنین درد، در ناحیه زانو در همه حال حتی زمان استراحت ادامه دارد. به این ترتیب این افراد کاندیدای اصلی عمل جراحی تعویض مفصل زانو هستند.
سن بیمار یکی از اصلی ترین عوامل تعیین کننده در انجام عمل جراحی می باشد. معمولا پزشکان، جراحی را در افراد پایین تر از 50 سال توصیه نمی کنند. اما به طور کلی شرایط بیمار، درد و ناتوانی ناشی از مشکلات زانو در تصمیم پزشک موثر خواهد بود.
عمل تعویض مفصل چند ساعت طول میکشد
عمل جراحی تعویض مفصل معمولا از یک تا سه ساعت طول میکشد. پس از انجام جراحی، پزشک جراح لوله هایی را در محل عمل قرار میدهد تا به وسیله آنها خونهای اضافی ای که در محل جراحی باقی مانده اند یا احتمال دارد که در چند ساعت اولیه بعد از جراحی در محل عمل جمع گردند را به بیرون از بدن منتقل کند.
دوره ی نقاهت عمل تعویض مفصل
بیمار در مدت زمان نقاهت باید از انجام فعالیت های سنگین بدنی خودداری نماید. در صورت تایید پزشک بیمار می تواند پس از گذشت 4 الی 6 هفته به فعالیت های عادی خود بازگردد. لازم است در دوره ی نقاهت به نکات زیر توجه فرمایید:
بیمار باید از عصا و یا واکر هنگام راه رفتن استفاده کند و از فشار آوردن به زانوهنگام بلند شدن و در زمان خواب خودداری کند همچنین در هنگام نشستن پا را آویزان نکرده و از پله استفاده نکند.